ブログ
病気のお話シリーズ vol.18 “骨肉腫” 2019.4.17
今回の病気のお話ブログは総合診療科の武内先生から
『骨肉腫』に関するお話です
よく聞く病気ですが、詳しくはご存知ない方も多いのではないかと思います。
分かりやすく解説していますので、是非読んでみてください。
 +-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-
+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-+-
総合診療科の武内です。
今回は、かかりつけの病院でも診断、治療される機会が多い
犬の『骨肉腫』という病気について説明させていただきます。
 骨肉腫とは?
骨肉腫とは?
まずはじめに、『肉腫』とは、悪性腫瘍、いわゆる『がん』の一種です。
『骨肉腫』は、犬の骨に発生する悪性腫瘍で最も多くみられるもので、
骨腫瘍全体の90%以上を占めると言われます。
 どんな子のどんな所にできるの?
どんな子のどんな所にできるの?
大型犬や超大型犬に多くみられますが、小型犬でも見られることがあります。
全身のどの部位でも発生する可能性はありますが、特に四肢での発生が多く、
図の位置でよく見られます。

 どんな症状が出るの?
どんな症状が出るの?
骨融解(腫瘍に骨がとかされること)により、痛みが生じます。
そのため、発生部位によって跛行(足をうまくつかない、痛そうに歩く様子)が
見られることがあります。
骨融解の程度によっては骨折が起こったり、激しい痛みを訴えることがあります。 どうやって診断するの?
どうやって診断するの?
レントゲン検査やCT検査で病変を確認し、細胞診(細い針で細胞を採取)や
組織生検(太い針で組織をくり抜く)で診断することが多いです。
ただし、病変が小さい場合は骨の生検は困難となることもあるため、
骨肉腫が疑われているのに検査で検出されなかった場合には、
本当に腫瘍ではないのか、組織の採取が難しかったからなのか、
結果の解釈には注意が必要です。
橈骨に発生した骨肉腫のレントゲン画像
骨がとけ、周囲の組織が腫れています。

同じ症例のCT画像
骨融解がよりはっきりとわかります。

 どんな特徴があるの?
どんな特徴があるの?
非常に転移しやすいことが特徴で、発見時には90%以上の患者さんで
すでに身体のどこか(肺や骨など)に転移が起きているとされます。
ただし、レントゲン検査やCT検査などで検出されないほど小さな
病巣であることが多いです。
そのため、診断の時点では画像検査で転移の所見がなくても、
微小な転移がある前提で治療方針を立てなければいけません。 どうやって治療するの?
どうやって治療するの?
治療の戦略は原発巣(おおもとの病変)に対するもの、転移巣に対するもの、
疼痛に対するものなどに分けて、患者さんの状況に応じて考える必要があります。
 原発巣に対する治療
原発巣に対する治療
・腫瘍の外科的切除(断脚など)
・患肢温存手術
・放射線治療
 転移巣に対する治療
転移巣に対する治療
・化学療法(抗がん剤など)
 疼痛に対する治療
疼痛に対する治療
・鎮痛薬
・ビスフォスフォネート製剤(骨融解を抑える薬です)
・放射線治療 予後(病気がたどる経過)は良いの?
予後(病気がたどる経過)は良いの?
四肢の骨肉腫の場合、原発巣の手術と抗がん剤による治療をした場合の
1年生存率は約50%、2年生存率は20%とされるため、一般的には予後は
良くないと考えられます。
ただし、小~中型犬の場合は大型犬と比較して予後が良い、
四肢の中では上腕骨が最も予後が悪い、下顎に発生した骨肉腫は転移しにくい、
など、それぞれの患者さんの状況によって違なります。 さいごに
さいごに
骨肉腫は、手術や抗がん剤など積極的な治療を行うことにより生存期間が
延びることがわかっている腫瘍の一つです。
骨肉腫が疑われる、または診断された場合には、早期診断、早期治療の
実施が勧められます。
この病気を疑う症状が見られる場合には、まずはホームドクターの先生に
是非相談してみて下さい。
病気のお話シリーズ vol.17 “ドライアイ” 2017.5.7
今回の病気のお話ブログは眼科の小山先生から
『ドライアイ』に関するお話です
人間でもよく聞く症状ですが、ワンちゃんにも
よくある病気です
 ・。*・。*・。*・。*・。*・。*・。*・。*・。*・。*・。*・。*・。*・。*・。*・。*・。
・。*・。*・。*・。*・。*・。*・。*・。*・。*・。*・。*・。*・。*・。*・。*・。*・。
こんにちは。今回は私、小山の担当で眼科のお話です。
今回は『ドライアイ』についてお話しようと思います。
ドライアイは、みなさんもCMを見たり、自覚症状のある人も
いるので身近な病気ですよね。
涙の分泌量が減ったり、涙の質が低下することによって
目の表面が乾燥する病気です。
動物でもドライアイはあり、特に犬ではよく見られる病気の
一つです

ただし犬の場合は涙液の分泌量が減ることによって起こる
ドライアイが多く、獣医学では乾燥性角結膜炎(KCS)と
呼ばれます。
ドライアイの話をする前に、基礎的な涙の膜(涙膜)の話を
しようと思います。
【涙】は
涙腺と言われる上まぶたの外側にある腺組織と
瞬膜腺と言われる瞬膜の根元に存在する腺組織から分泌される
液体成分が主となっています。
(ちなみに瞬膜腺は人にはありません。
犬や猫に存在する瞬膜は人にはないからです。)

涙には、それ以外にも油分やムチンと言われる成分から
成り立っています。
水分とムチンは混じり合っていますので、油分と水分+ムチンの
2層構造というわけです。
この油分、水分+ムチンが正常に存在しないと目の表面は
潤うことができず乾燥します
涙液の量に問題があっても、質に問題があっても同じ“乾燥”
という問題が起こります。
【人の場合】
コンタクトレンズ装用やパソコンやスマホのモニターを
長時間見続けるなどがドライアイの原因の一つとされています。
【犬の場合】
自分自身の免疫機能が腺組織を攻撃して涙液量を減少させること
(免疫介在性腺炎)が最も多い原因とされています。
それ以外にも神経系の問題や中毒、感染症などでもドライアイに
なります。また糖尿病などの全身疾患が原因になることがあります。
【ドライアイの症状】は
□ 白目の充血
□ 痛み
□ 角膜への血管新生
□ 色素沈着
□ 角膜潰瘍
などがあります。

それ以外にもオーナーさんにわかりやすい症状としては
目やにがあります。
涙の液体成分が減ることにより、粘液質の半透明の目やにが
目立ち、さらに症状が進むと黄色い乾燥した目やにが目の周りに
こびりつくようになります。
角膜には涙によって酸素が供給されるため、ドライアイになると
酸素不足となり、また乾燥することにより慢性刺激が加わります。
その結果血管が入って角膜が濁ってきたり黒くなったりします。
ひどくなると見えなくなることもありますし、失明まで行かなくても
角膜の混濁により視覚低下が起こります。

【診断】は
□ 涙液量を測定したり
□ 涙膜の安定性を調べたりする
ことによって
行われます。
一般的にはシルマーティア試験紙という試験紙を用いて、
1分間に出る涙の量を測定する方法が行われます。

正常は15mm以上とされており、
10mm以下で症状がひどくなり、
5mm以下では重度のドライアイになります。
その他には涙液が低下するような神経学的異常
(顔面神経麻痺など)や中毒や感染症などがないか
どうか問診や検査で調べます。
【治療】は
□ 涙液を産生させる目薬を点眼するか
□ 涙液の代わりになるもの(人工涙液)を点眼するか
になります。
理想的には涙液産生量を増やすことですが、涙腺がもともと
少なかったり、ダメージを受けすぎていると治療してもうまく
いかないことがあります。
またうまく涙液を産生できても、治療をやめるとまた涙液が少なく
なって症状が再発します。多くの場合には治療の継続が必要になります。
残っている腺組織が減れば減るほど治療への反応が悪くなります。
犬のドライアイの治療にはオプティミューンという眼軟膏を使用しますが

反応が悪ければさらに強力な点眼薬を使用することもあります。
点眼でうまく涙液が増えれば良いのですが、増えない場合には
人工涙液を点眼しなければなりません。
ただし人工涙液ではすぐに乾燥してしまうため、頻回の点眼をするか
できるだけ効果の長い点眼薬を使用します。

ドライアイは簡単な病気のように見えても、長期の治療と頻回の
点眼が必要になる厄介な病気の一つです。
また治療には点眼が不可欠になるため、点眼できない患者さんには
オーナー様、患者さん双方にストレスがかかります。
初期治療が重要になりますので、気になることがあれば主治医に
相談してください。
病気のお話シリーズ vol.16 “門脈体循環シャント” 2017.2.23
今回の病気のお話ブログは、総合診療科の望月先生から
『門脈体循環シャント』に関するお話です
VRセンターでCTを撮られる患者様の中で多い症状のひとつです。
 。o○o。.★.。o○o。.☆.。o○o。.★.o○o。.☆.。o○o。.★.。o○o。
。o○o。.★.。o○o。.☆.。o○o。.★.o○o。.☆.。o○o。.★.。o○o。
総合診療科の望月です。
今回は、当センターでも診断、治療する機会が多い
『門脈体循環シャント』という病気について説明させていただきます。
 門脈体循環シャントとは?
門脈体循環シャントとは?
「門脈」とは胃、腸、脾臓、膵臓からの血液を集めて、
肝臓まで運ぶ血管のことです。
門脈を流れる血液には、消化管から吸収された栄養分と
一緒に、色々な毒素(アンモニアなど)が含まれています。
門脈中の毒素は肝臓で解毒されて、きれいになった血液は
全身を巡る流れ、すなわち「体循環」に合流します。
門脈体循環シャントとは、「門脈」と「体循環」をつなぐ異常な
血管(=シャント血管)が存在することで、門脈中の血液が
肝臓を通らずに全身を巡ってしまう病気です。
本来であれば肝臓で解毒される毒素が全身を回ってしまうことで
様々な問題を引き起こします。
また肝臓に届く栄養分が不足してしまい肝臓自体にも悪影響を
与えます。
門脈体循環シャントには、
生まれつきシャント血管が存在するもの(先天性)と、
肝臓の病気などが原因となり、生まれた後にシャント血管が
できてしまうもの(後天性)がありますが、ここでは当センターで
診断、治療する機会が多い先天性の門脈体循環シャントについて
説明させていただきます。
 どんな患者さんが多いの?
どんな患者さんが多いの?
先天性の門脈体循環シャントは、日本では マルチーズ
マルチーズ ヨークシャー・テリア
ヨークシャー・テリア ミニチュア・シュナウザー
ミニチュア・シュナウザー
などの小型のワンちゃんで多くみられます。
またわんちゃんに比べると稀ではありますが、
ネコちゃんでみられることもあります。
 どんな症状が出るの?
どんな症状が出るの?
門脈体循環シャントで特徴的な症状は、
● 痙攣(けいれん)
● ふらつき
● ぼっーとする
● よだれが多い
などの神経症状で、「肝性脳症」と呼ばれています。
これは本来は肝臓で解毒されるはずの門脈中の毒素が、
脳に影響するために起こる症状です。
門脈体循環シャントでは尿酸アンモニウムという種類の結石が
膀胱や腎臓にできやすくなるため、
● 血尿
● 頻尿
● 尿が出づらい
などのおしっこの症状がみられることもあります。
また、何の症状も見られずに、健康診断のために受けた
血液検査やレントゲン検査でこの病気が疑われ、精密検査で
門脈体循環シャントが見つかることもあります。

 門脈体循環シャントの患者さんから摘出した
門脈体循環シャントの患者さんから摘出した
膀胱結石(尿酸アンモニウム)
 どうやって診断するの?
どうやって診断するの?
門脈体循環シャントの患者さんでは、血液検査で
● アルブミン値の低下
● 血液尿素窒素(BUN)の低下
● 血中アンモニア濃度の上昇
などの異常がみられることがあります。
またご飯を食べた後の総胆汁酸値(TBA)がとても高くなっている
場合にもこの病気が疑われます。
腹部超音波検査で異常なシャント血管が見つかる場合もあります。
当センターでは主に全身麻酔下でのCT検査によって
門脈体循環シャントの確定診断を行っています。
血管に造影剤というお薬を入れてCT検査を行うことで異常な
シャント血管を見つけます。
CT検査ではシャント血管の位置や形も分かるため、手術の
計画を立てる時にもとても役立ちます。

 3Dに再構築したCT画像
3Dに再構築したCT画像 どうやって治療するの?
どうやって治療するの?
先天性門脈体循環シャントを治療するためには手術が必要です。
手術を行うまでの間は、症状を抑えるために
● 低タンパク食の給餌
● ラクツロースというシロップの投与
● 抗生剤の投与
● 特別なアミノ酸(BCAA)のサプリメントの投与
などの内科治療が行われます。
 手術の方法には
手術の方法には
● 結紮術
(シャント血管をしばる方法)
● セロハン結紮術
(シャント血管にセロハンを巻き、ゆっくりとシャント血管を閉じる方法)
● アメロイドコンストリクター設置術
(特殊なリングをシャント血管に取り付け、ゆっくりとシャント血管を閉じる方法)
● コイル塞栓術
(血管を通じてシャント血管にコイルと呼ばれる塞栓物を詰める方法)
などがありますが、当センターでは主に治療の確実性が高い
結紮術を行っております。
結紮術では手術でお腹を開け、シャント血管を直接糸で
しばることで治療します。
この手術で気をつけなければいけないことは「門脈高血圧」です。
門脈高血圧とは、門脈体循環シャントのせいで門脈の発達が
悪い場合に、シャント血管を流れていた多くの血液を門脈が
受け入れることができず、門脈がパンパンになってしまう状態です。
シャント血管を完全にしばった時に門脈の血圧が高くなってしまう
場合には、門脈高血圧を防ぐために手術を2回に分けて行い、
1回目の手術ではシャント血管を細くする程度にゆるくしばり、
その後2回目の手術で完全にしばるようにしています。
 手術写真
手術写真
 さいごに
さいごに
門脈体循環シャントは手術により根治できる可能性が高い
病気であり、早期診断、早期治療が重要です。
この病気を疑う症状や血液検査での異常値がみられる
場合には、ホームドクターの先生に是非相談してみて下さい。
病気のお話シリーズ vol.15 “異所性尿管” 2017.1.19
今回の病気のお話ブログは、総合診療科の森下先生から
『異所性尿管』に関するお話です
後半、手術中の動画が含まれています

 ・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・
・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・
総合診療科の森下です。
今回は『異所性尿管』という病気を紹介させていただきます。
 異所性尿管とは?
異所性尿管とは?
若い女の子のわんちゃんでよくおもらしをする、
それはもしかしたら異所性尿管かもしれません。
比較的「まれ」な病気ではあるものの、雄よりも雌で
臨床症状を示すものが多い、猫より犬で多いというのは
知っていただいていてもいいかもしれません。
ややこしい説明になりますがご説明させていただきますと、
尿管とは腎臓と膀胱をつなぐ管です。
尿は腎臓で作られ、尿管を通って膀胱まで運ばれます。
膀胱は尿をためておく袋状の構造物であり、
さらにその袋からペニス、あるいは膣につながる管、「尿道」が
存在します。
膀胱~尿道の間には括約筋という尿道の周りを囲むような
筋肉があります。
この筋肉が尿道を「きゅっ」と締め付けることによりいわゆる
「おしっこのがまん」ができるのです。
尿管は本来イラストでお示しした膀胱の後ろのほう(膀胱三角)に
開口するのですが、膀胱でないところに開口してしまうと、
尿が持続的に流れでてしまい「お漏らし」という形で人間の目に
映ることがあります。
これが異所性尿管で尿失禁がでるメカニズムになります。


 飼い主さんから見て気づく兆候
飼い主さんから見て気づく兆候
排尿姿勢をとらない尿失禁をする、という症状で
気づかれることが多いです。
元気食欲に問題があることはほとんどありません。
 診断・治療
診断・治療
経過などから本疾患を疑った場合は、尿管の通常と
異なる位置での開口を見つけることが診断になります。
尿管はとても細いために当院では造影剤とCT検査を
組み合わせた排泄性病路造影を行い診断、および
手術計画を立て、顕微鏡下で正常な場所への尿管
開口部の移設手術を行っております。
“左側の壁内性異所性尿管”を診断した際の画像検査です。
オレンジの矢印が
膀胱を超えて伸びている解剖学的に異常とされる「異所性尿管」です。



当院副センター長、宇根による手術の様子をご覧ください
「動画」:約2分 下記画像をクリックしてください


 最後に
最後に
異所性尿管は致命的な疾患ではないですが、持続的な
尿失禁の改善にて生活の質の向上が期待できるため、
持続的に尿疾患があるなど、気になることがあれば
一度検査を受けていただき、外科治療の可能性を模索
させていただけたらと考えております。
病気のお話シリーズ vol.14 “犬の前十字靭帯断裂 パート3” 2016.12.15
今回の病気のお話しブログは、整形外科の戸次先生から
『犬の前十字靭帯断裂 パート3』に関するお話しです
今迄の“パート1”と”パート2”も文字の上をクリックすると
ご覧いただけます


 ^。^。^。^。^。^。^。^。^。^。^。^。^。^。^。^。^。^。^。^
^。^。^。^。^。^。^。^。^。^。^。^。^。^。^。^。^。^。^。^![]()

ネオベッツVRセンター整形外科の戸次です。
今回の“病気のお話”は、『犬の前十字靭帯断裂 パート3』です。
前回までは、初診時に実施する整形外科的検査(視診、触診)
そしてX線検査(レントゲン)といった無麻酔で実施可能な検査に
ついてお話ししました。
今回は、そこから一歩踏み込んだ麻酔下検査として、関節鏡検査と
CT検査についてお話しします。
(麻酔をかける前には、ホームドクターもしくはVRセンターで
血液検査を行い、麻酔をかけても問題ないかどうかを確認する
必要があります。)
関節鏡検査は、直径1.9〜2.3mmのスコープ(動物の大きさにより選択)を
関節内に挿入し観察するという検査であり、前十字靭帯断裂の仮診断が
下された動物に対して、基本的にルーチンで行っています。
 利点
利点
・関節内構造部を拡大観察できること
・前十字靭帯の変性や部分断裂といった初期病変も把握し
確定診断が可能なこと
・低侵襲で術後の回復が早いこと
 欠点
欠点
・関節外(骨、筋肉、関節包の外側)や膝関節尾側の観察が困難なこと
・技術習得まで時間がかかること、高額機器など 。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。
。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。
※実際の関節鏡検査の流れを解説していきます
 麻酔をかけた後に股関節から足先までの
麻酔をかけた後に股関節から足先までの
毛刈り及び消毒を行います

 次に手術台に保定し、滅菌ドレープで
次に手術台に保定し、滅菌ドレープで
手術部位以外を全て覆います
皮膚からの細菌が手指や器具に付着し、術野が汚染されないよう
プラスチックドレープというラップのようなものを皮膚に貼り付けます。
下の写真、赤点線で囲んでいるところに貼っています。

 排泄ポート、カメラポート、器具ポートを作成し、
排泄ポート、カメラポート、器具ポートを作成し、
関節内の観察そして半月板損傷があれば
治療を行います
 語句説明
語句説明 
 排水ポート
排水ポート
関節鏡検査中は、関節内には還流液を常に流し関節内を
洗浄しながら視野の確保を行います。
その時の汚れた液体を排泄するための部位を表します。
 カメラポート
カメラポート
術者の目の代わりとなる、小さなカメラを入れる部位を表します。
 器具ポート
器具ポート
術者の手の代わりとなる器具を入れる部位を表します

 関節鏡所見①
関節鏡所見①
滑車溝に発生した骨棘(こっきょく)
(骨の一部が骨端部付近で棘状に突出しています)

 関節鏡所見②
関節鏡所見②
損傷していない十字靭帯(画面は後十字靭帯)は、
張りがあり、キラキラと輝いている

 関節鏡所見③
関節鏡所見③
断裂した前十字靭帯

 関節鏡所見④
関節鏡所見④
内側半月板をプローブという器具で触知し、
損傷の有無を調べている

 関節鏡所見⑤
関節鏡所見⑤
内側半月板の後角が損傷し、頭側に逸脱している
下の写真は、上の写真の損傷箇所を囲っています

 術者、助手、機械出し、外回り、麻酔係が
術者、助手、機械出し、外回り、麻酔係が
各自の役割を行い、短時間で正確な手術を
実施するよう努めます
関節鏡検査にかかる時間は、動物の大きさや関節内の状態により
変わりますが、おおよそ10~35分となります
“検査”と名前は付いていますが、ご覧の通り関節鏡検査は
“手術”であり、通常は、関節鏡検査直後に膝関節を安定化する
手術も同時に実施していきます。
(こちらは、パート4でお話しします)
CT検査は、前十字靭帯断裂の検査として、ルーチンに行っている
検査ではありませんが、整形外科的検査やX線検査で腫瘍を疑う
所見があった場合には、必須検査となります。
特に、腫瘍が多い犬種や前十字靭帯疾患にかかりにくい犬種が、
後肢跛行を主訴に来院し、膝関節に病変があった場合は、
注意が必要です。
なぜなら腫瘍性疾患の治療方法や予後は、単なる前十字靭帯断裂と
全く異なるためです。
 左:レントゲン 右:CT検査で骨断面を観察すると
左:レントゲン 右:CT検査で骨断面を観察すると
骨融解が生じていることがわかる(赤点線で囲んだ領域)

 左:正常な右後肢
左:正常な右後肢
右:膝関節周囲に腫瘍がはびこっていることがわかる
CT検査の特徴は、X線を用いて構造物を断面状に観察することが
可能なため、関節鏡検査では観察できない、関節周囲組織や
骨断面の観察に適しています。
CT検査で腫瘍であることが分かれば、整形外科から腫瘍科へ
バトンタッチし、治療を行ないます。
次回パート4では、前十字靭帯断裂に対する治療について
解説していこうと思っております
病気のお話シリーズ vol.13 “胸腰部椎間板ヘルニア” 2016.10.15
今回の病気のお話ブログは総合診療科の澤木先生から
『胸腰部椎間板ヘルニア』に関するお話です
VRセンターに来院される患者さんの中でも多い病気のひとつです。
 ***********************************************
*********************************************** 
総合診療科の澤木です。
今回は「椎間板ヘルニア」という病気をご紹介させて頂きます。
【脊髄とは?】
脊髄は、脳からの指令を伝達する最も太い神経です。
それぞれ脊髄は、
頚部(けいぶ):首の部分
胸腰部(きょうようぶ):背中の部分
腰仙部(ようせんぶ):尾っぽの付け根部分
の3つの区画に大まかに分けられます。
澤木Vet①.jpg)
今回は、「胸腰部」での椎間板ヘルニアの特徴について、お話しようと思います。
【胸腰部椎間板ヘルニア】
 椎間板ヘルニアとは
椎間板ヘルニアとは
背骨の間には、背骨同士の衝撃を吸収する「椎間板」という
クッションがあります。
椎間板は、中心にゼリー状の「髄核」、その周囲に「線維輪」
という2層があります。
澤木Vet②.jpg)
イメージは“あんぱん”を想像してみて下さい

この椎間板が飛び出てしまい、脊髄を圧迫するのが
椎間板ヘルニアです。
澤木Vet③.jpg)
 椎間板ヘルニアはなぜ起こるの
椎間板ヘルニアはなぜ起こるの
椎間板ヘルニアは好発犬種として
 ミニチュアダックスフンド
ミニチュアダックスフンド
 ビーグル
ビーグル
 シーズー
シーズー
 チワワ
チワワ
などが知られています。
なぜ、これら犬種では椎間板ヘルニアが起こりやすいのでしょう?
これらの犬種は、「軟骨異栄養性犬種」と呼ばれています。
本来なら柔らかく、衝撃吸収の役割を担う椎間板が、かなり
若い年齢で中心部の水分が減り、硬くなってしまう事で
椎間板ヘルニアが発症しやすくなってしまいます。
 重症度
重症度
胸腰部椎間板ヘルニアは、重症度により5段階に分類されます。
分類は様々ですが、最も広く使用されている分類方法は以下の通りです。
澤木Vet④.jpg)
 椎間板ヘルニアの分類
椎間板ヘルニアの分類
椎間板ヘルニアは種類により、以下の2つに分類されます。
◆ハンセンⅠ型:比較的若い年齢で発生し、急に症状が出ます。
澤木Vet⑤.jpg)
◆ハンセンⅡ型:加齢と共に、厚くなった線維輪で脊髄が圧迫されます。
澤木Vet⑥.jpg)
Ⅱ型は、成犬~高齢犬に多く、症状も、時折みられる痛みや
後ろ足のふらつきなど、症状も緩慢としており、慢性で徐々に
進行する経過が多いです。
【診断】
身体検査、神経学的検査で脊髄障害の原因部位を絞り
主にMRIを用いて、脊髄の圧迫状況を確認します。
特に手術方法を決定する上で、MRIで椎間板物質が脊髄を
「どの様に」圧迫しているかは、治療計画を考える上で、重要な
要素となります。
また、MRIで脊髄が「どの程度」ダメージを負っているかも重要です。
【治療】
外科治療
脊髄の障害が強くみられる場合や、症状が軽い場合でも
強い圧迫がみられる場合には、外科治療を選択します。
当センターでは、
胸腰部椎間板ヘルニアに対し
◎ 片側椎弓切除術
◎ 小切開椎弓切除術
◎ 部分側方椎体切除術(Partial Lateral Corpectomy)
という3つの手術を主に使い分けて対応しています。
これら手術方法の違いは、別の機会にお話できればと思います。
保存治療
脊髄の圧迫が軽い場合は、保存治療を選択します。
この治療で最も重要なのは徹底した「ケージレスト(運動制限)」です。
痛みがみられる場合には、運動制限に併せて、お薬による痛みの
緩和などを選択します。
【最後に】
椎間板ヘルニアでの「痛み」「機能障害」といった症状は、いずれも
患者さん自身は元より、一緒に生活する御家族のQOL(生活の質)に
関わる病気です。
生涯を可能な限り快適に過ごして頂く為の、御手伝いが出来ればと
思っています。
病気のお話シリーズ vol.12 “口腔内腫瘍” 2016.5.2
今回の病気のお話しブログは、腫瘍科の田戸先生から
『口腔内腫瘍』に関するお話です
今回も、あまり目にすることの無い、口の中の
様々な腫瘍の写真があります
 ———————————————————-
———————————————————-

犬や猫にとって、口は食事や作業をする大事な器官です

しかし、悪性の腫瘍が出来やすい場所にもなります
もし腫瘍が出来た場合は、急速に増大し出血や感染を
起こしやすいので生活の質が大きく損なわれます。
人間は歯に物が挟まっただけでも凄く気持ち悪くなり
異常には気づきやすいのですが、犬は非常に
鈍感なので進行した状態で発見されます
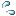
猫は犬よりも口の異常には敏感なのですが、猫の口に出来やすい
扁平上皮癌は、急速に進行するので初期に対応することが難しいです

 扁平上皮癌
扁平上皮癌 
犬の口の中に出来やすい代表的な悪性腫瘍としては
悪性黒色腫(メラノーマ)、扁平上皮癌、線維肉腫が
代表的なものですが、それぞれ非常に個性的です。
また出来る場所(上顎、下顎、舌、扁桃)によっても腫瘍の進行は様々です。
 悪性黒色腫(メラノーマ)
悪性黒色腫(メラノーマ) 
 扁平上皮癌
扁平上皮癌 
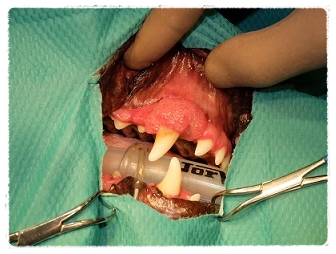
 線維肉腫
線維肉腫 
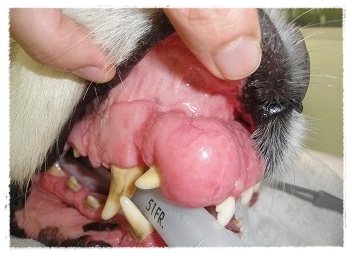
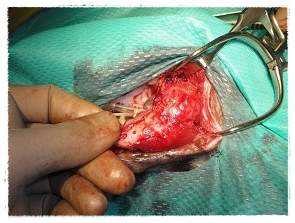
悪性腫瘍以外に、良性のエプリス(歯肉腫)もありますので
診断は組織を取って調べることが重要です。
 良性のエプリス(歯肉腫)
良性のエプリス(歯肉腫) 
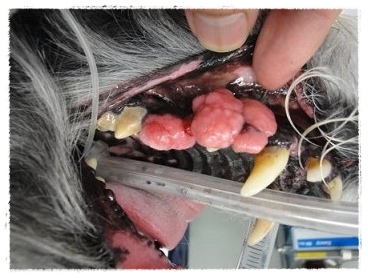
中でも、悪性黒色腫(メラノーマ)は、小型犬で最もよく見られ
これは急速に増大して壊死と出血を起こし、転移する能力も
持った最も攻撃的な腫瘍です

小さいうちに外科的に対応することが効果的ですが
骨にも浸潤するので、口の骨も含めた切除が
必要となる事が多い腫瘍です。
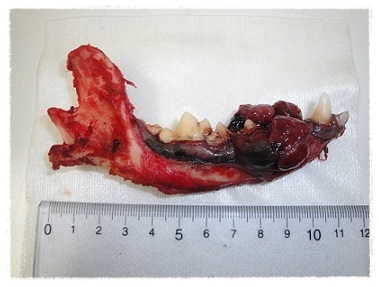
 下顎を含めメラノーマを切除
下顎を含めメラノーマを切除 
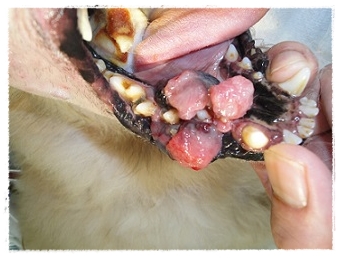
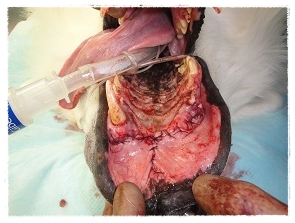
 線維肉腫切除前
線維肉腫切除前 
 線維肉腫切除後
線維肉腫切除後 

出来る場所や範囲によって手術の難しさや術後の様子が
異なりますので、どのようになるのかは実際に診察してみないと
分かりません。
口の中を見るのは大変かと思いますが、チェックしてみて
何か出来物を見つけたら動物病院に行って検査を受けてください
病気のお話シリーズ vol.11 “角膜潰瘍” 2016.3.30
今月の病気のお話ブログは、眼科の小山先生から
『角膜潰瘍』に関するお話です
この後、角膜潰瘍の痛々しい眼の写真がたくさんあります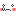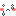
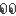
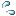 ・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・
・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・


今回は眼科の担当です。
白内障、緑内障に引き続き、角膜潰瘍(角膜の傷)について
お話したいと思います。
病気のお話をする前に、角膜についての基本的な話をしたいと思います
角膜は眼球の前面に位置し、映像を網膜に届けるために透明性であり
眼球内容物を守る強い膜として存在しています。
そのために角膜は約0.5mmという薄い膜であるにもかかわらず強度があり
コラーゲン線維がきれいに密に並んでいる構造をしています。
角膜は表面から上皮、実質(コラーゲン線維)、デスメ膜、内皮の四層から
なっています。

眼の疾患の中でも角膜潰瘍はよく見られる疾患です。
一概に潰瘍と言っても、その程度は様々で、
![]() 軽いものから、上記の上皮(一番上の層)までの潰瘍を
軽いものから、上記の上皮(一番上の層)までの潰瘍を
『表層性潰瘍』
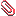 実質まで到達した潰瘍を
実質まで到達した潰瘍を
『中層性~深層性潰瘍』
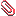 デスメ膜まで到達した潰瘍を
デスメ膜まで到達した潰瘍を
『デスメ膜瘤』
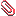 角膜に穴があいた状態を
角膜に穴があいた状態を
『角膜穿孔』といい、視覚を喪失する可能性がある
重篤な状態です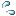

それとは別に、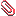 角膜のコラーゲン線維が融解した(溶けた)状態の潰瘍を
角膜のコラーゲン線維が融解した(溶けた)状態の潰瘍を
『融解性潰瘍』と言います。
どの潰瘍も痛みや充血、眼脂が認められ、治療が必要な状態です
しかしながら特に危険な状態は、既に角膜に穴があいている状態の
角膜穿孔、穿孔する危険があるデスメ膜瘤、進行が早い融解性潰瘍です
それ以外には見た目的には重篤な潰瘍に見えなくても、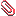 数週間から数ヶ月間治らない
数週間から数ヶ月間治らない
『自然発生性慢性角膜上皮欠損(SCCEDs)』などがあります。

 /////////////////////////////////////////////////
/////////////////////////////////////////////////
『角膜穿孔』
角膜に穴があいている状態ですので、眼球内にあるもの
(主には前房水と言われる眼の中の液体)が眼の外に
出て来ます。
液体だけでなく、虹彩(瞳を形づくる茶色い膜)や中には
水晶体などが出てくることもあります。
眼の中の構造物が出てくることはもちろん大変なことですが
液体だけでも出て来た場合には、眼球が虚脱し、眼内出血や
網膜剥離、将来的に緑内障を引き起こし、失明にいたることも
あります。
出来るだけ速やかに、穴を塞ぐ手術が必要になります。
(もしくは自然に穴が塞がるのを待ちます。)
『デスメ膜瘤』
角膜潰瘍が深くなり、内側の薄い膜しか残っていない状態です。
何時なんどき角膜に穴が開いてもおかしくない状態です。
角膜穿孔した場合には、失明の危険が高まるため、安静にして
出来るだけ穿孔する前に潰瘍を修復することをお勧めします。
『融解性潰瘍』

細菌感染やその他の要因で、角膜のコラーゲン線維を
溶かす酵素が働き、固い角膜を柔らかく消化し、溶かして
いく状態です。
進行が早いことが特徴で、半日で角膜が真っ白に混濁し
柔らかくぶよぶよした状態になることもあります。
特にシーズーやパグ、ペキニーズなどの短頭種は融解性
潰瘍を起こしやすいので要注意です。
酵素の働きを止め角膜の融解を止めないと角膜が穿孔する
ことにもなりかねません。
『SCCEDs(別名:難治性角膜びらん、無痛性潰瘍)』
角膜の表面の上皮が剥離した状態で、表層性潰瘍に
分類されます。
通常、表層性潰瘍は1−2週間で治癒するはずですが
いつまでも良くも悪くもならない潰瘍です。
この場合点眼だけではよくならないので、角膜表面の
外科的処置が必要になります。

 ///////////////////////////////////////////////
///////////////////////////////////////////////

 治療
治療
角膜潰瘍の治療には、原則、点眼が必須です。
角膜には血管が存在しませんので、飲み薬では十分に
必要な薬を届けることが出来ません。
そのため直接的に薬を届けることが出来る点眼薬が
必要になります。言い換えれば点眼できなければ治療が
不十分となります。
また点眼だけでは対応できないような状況(角膜穿孔や
デスメ膜瘤、SCCEDs)などの場合は手術や処置が必要となります。
 角膜穿孔の手術前
角膜穿孔の手術前  結膜をつかって角膜の穴を塞ぐ
結膜をつかって角膜の穴を塞ぐ
手術後2ヶ月目

反対に、手術で対応できないような状態(角膜全体の融解など)では
点眼治療が重要な役割を発揮することもあります。
また眼を掻くことにより悪化する場合には保護のためエリザベスカラーを
つけてもらう必要があります。
個々の原因や症例、経過などにより治療方法は様々ですので
しっかりとした眼科検査を受けてください。
角膜潰瘍は眼科の疾患の中でも、よく遭遇し、オーナー様でも
見つけやすい疾患です。
早めに見つけて、早めに病院を受診するようにしてください

つね日頃から眼を見る習慣と点眼できるようになっておくことが
望ましいでしょう

病気のお話シリーズ vol.10 “動脈管開存症” 2016.2.29
今月の病気のお話ブログは、総合診療科の澤木先生から
『動脈管開存症』に関するお話です
 。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。
。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。。
総合診療科の澤木です。
今回は「動脈管開存症」という病気をご紹介させて頂きます。
【動脈管開存症(PDA)とは 】
】 生まれるまで(胎生期)
生まれるまで(胎生期)
赤ちゃんはお母さんのお腹の中にいる間、呼吸をしません。
お母さんの胎盤から酸素を取り込むため、赤ちゃんは出生まで
心臓から肺への血液の流れを殆ど必要としないのです。
よって、無駄な回り道をしない様にするため、大動脈と
肺動脈という太い血管同士をつなぐ「動脈管」という血管が
生まれるまで、どの子にも存在しています。

 生まれた後(出生後)
生まれた後(出生後)
生まれた後、赤ちゃんは肺を使って酸素交換をしなければならなくなり
自分で呼吸し始めると同時に、動脈管はすぐに閉鎖されてしまいます。

生まれた後も動脈管が開いたままの状態なのが、PDAという病気です。
少し細かいお話になってしまいますが、動脈管が開いた状態のままだと
大動脈という太い血管から全身に流れるべき血液が、肺動脈に流れて
しまいます。
結果、肺や心臓(左心房・左心室)に負担が掛かってしまいます

この病気自体は、雌での発生が多く(2~3倍)、チワワ、トイ・プードル
ポメラニアンなどの小型犬に好発すると言われており、猫は比較的
少ないと言われております



【飼い主さんから見て気付く異変(臨床症状)】
はじめは全く症状を示さない子もいますが、心臓の機能が徐々に
低下してくると心臓への負担による咳、呼吸異常(チアノーゼ・
呼吸促迫)、元気がない、運動を嫌がるなどの症状が出てきます。
ワクチン接種や健康診断などで偶然見つかることもあります。
1歳までに70%が左心不全(=心臓の機能低下)を発症すると
言われています。
【診断】
心臓の聴診を含む一般身体検査、レントゲン検査、超音波検査
CT検査などを用いて動脈管が存在することを確認します。
特に、聴診では「連続性雑音」と呼ばれる特徴的な雑音が聴こえます
はじめて獣医さんに連れて行くと、獣医さんが聴診器を当てるのは
この様な生まれつきの心臓病を見つけるためです。
最終的に、超音波検査などを用いて、血液の流れる動脈管を
確認することで、診断されます。
【治療】
動脈管が残った状態である事が、根本的問題であるため、外科治療が
可能であれば、手術が勧められます。
手術方法は、開胸して、閉じていない動脈管を直接閉鎖(結紮)する
方法が取られます。
ただし、症状が進行している場合は、手術可能な時期を逃してしまい
手術適応外となるケースもあります
【さいごに】
PDAは、「今は元気だから…」と、手術を遅らせていると病気が
進行してしまい、手術ができなくなってしまう可能性のある病気です

頑張って手術を乗り越えられれば、他の犬と同様の生活が可能であり
寿命を全うすることができる未来に繋がる手術です

早期発見・早期治療が大事な病気であり、同時に、しっかりとワンちゃんを
診察してくれる「かかりつけの先生」の存在が非常に大切だと思っています。
病気のお話シリーズ vol.9 “胆嚢粘液嚢腫” 2016.1.21
今月の病気のお話ブログは、総合診療科の森下先生から
『胆嚢粘液嚢腫』に関するお話しです
 ——————————————————-
——————————————————-
総合診療科の森下です。
本日は胆嚢粘液嚢腫という病気をご紹介させていただきたいと思います。
胆嚢とは
体の中にある胆汁という肝臓で作られる消化液をためておく袋です。
その胆嚢の中に胆汁でなく、ゼリー状の粘液物質が貯留することで
胆嚢が拡張し、かつ胆嚢の中に胆汁がほとんど貯留できなくなった状態
それが「胆嚢粘液嚢腫」です。
病気を理解するために胆汁の流れを理解していただきたいので
もうすこしややこしい説明を致しますと・・・・・
肝臓で作られた胆汁は
①の径路を通って黒で囲った黄色い管総胆管に合流し
②の胆嚢管を通って胆嚢に貯留します。
そして腸で胆汁が必要となったときに
③、総胆管を通って腸に流れ込む。
これが正常な胆汁の流れです
胆嚢粘液嚢腫の状態では
②への流れは遮断されますが
③を介して腸に胆汁が流れていれば
無症状であることも多いです。
しかし炎症が生じたり、あるいは胆嚢の中のゼリー状物質や
胆石が総胆管に詰まっていまいますと状態がぐっと悪く
なってしまいます
急性の嘔吐や発熱、黄疸などで見つかる場合が多く、
治療介入が遅れた場合には最悪死の転帰をたどることもあります。
状態が悪くなった原因は胆嚢粘液嚢腫なのですが、
状態の悪さは、胆嚢炎や、胆嚢破裂、総胆管閉塞、
膵炎などの併発疾患の影響が非常に大きいというのが
この疾患の特徴になります。
<無症状の胆嚢粘液嚢腫>

<周囲に炎症が波及した胆嚢粘液嚢腫>

<黒いもの(ゼリー状の胆泥であったり
胆石であったり)により総胆管閉塞を起こし、
肝管の拡張と胆嚢破裂を起こしている模式図>
 実際の治療に際しては
実際の治療に際しては
血液検査、エコーおよびCTによる術前検査を行い
全身状態の判断、併発疾患の有無、状態を明らかとしたうえで
タイミングを見て外科手術を実施します。
 内容としては
内容としては
粘液状物質が貯留する胆嚢を切除する
総胆管の洗浄を行う
総胆管内の結石を除去するなど
いくつかのバリエーションがあります。
実際に治療したわんちゃんの写真をご紹介していきます。
一部手術中の写真もあるので、苦手な方はこれ以降はご遠慮ください
 ——————————————————
——————————————————
胆嚢破裂のCT画像になります
頭側で破れていると判断致しました
写真は手術中の写真です
金属の鉗子で右にひっぱっているものが胆嚢
その左側の黄色いものは破裂した胆嚢から飛び出てきた
ゼリー状物質です。
左が頭側です。
切除した胆嚢(向かって右)です
慢性の胆嚢炎が生じていたことを思わせる
胆嚢壁の肥厚が観察されます。
左にある黄色いものは飛び出ていたゼリー状物質です。
手術を含め、術前、術後の内科治療の甲斐あって、わんちゃんは
元気に帰っていただくことができました

胆嚢粘液嚢腫は内科的なサポートも重要なポイントとなってきます。
内科治療中は多くの場合一進一退となりわんちゃん、家族の方
そしてスタッフもきりきりとした緊張が続きます
大変ではありますが、乗り越えれば元気に過ごせる日常を
取り戻すことができるために、やりがいを感じつつ常々
診察に携わる日々なのであります。