ブログ
病気のお話シリーズ vol.8 “犬の前十字靭帯断裂 パート2” 2015.11.30
今月の病気のお話は、整形外科の戸次先生からです
前回7月に、犬の前十字靭帯断裂 パート1をお送りした続きのお話です。
 ~。。。。。~
~。。。。。~ ~。。。。。~
~。。。。。~ ~。。。。。~
~。。。。。~ ~。。。。。~
~。。。。。~
ネオベッツVRセンター整形外科の戸次です。
今回の“病気の話”は、『犬の前十字靭帯断裂 パート2』です。
パート2では、前十字靭帯疾患の診断をお話しします。
前回も視診や触診に関しては、簡単に触れましたが、
患者様がVRセンターに初めて来院され、どのような検査を行い
診断するのかを、実際の診察の流れで解説します。
 まず大型犬であれば駐車場
まず大型犬であれば駐車場 (雨の日は室内
(雨の日は室内
 )
)
小型犬は診察室内 で歩様や姿勢を観察し、
で歩様や姿勢を観察し、
どの程度の症状かまた他の問題がないかどうかを確認します
 次に触診ですが、まずは起立した状態で膝関節の腫れや
次に触診ですが、まずは起立した状態で膝関節の腫れや
大腿骨と脛骨の位置関係を優しく触ります
そして、前十字靭帯が機能しているかどうかの徒手検査として
脛骨圧迫試験や脛骨前方引き出し兆候の有無を確認します。
この時に痛みを発現することも多いため、できるだけ1回で
終わらせようとがんばりますが、性格が怖がりやナーバスな場合は
緊張して膝関節の不安定性を検出しにくいので、リラックスできるよう
オーナー様にも頭を撫でてもらったりして協力していただきます
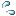
.docx.png)
 膝関節触診風景
膝関節触診風景
(左右の膝関節の腫れや脛骨前方突出を確認している)
.docx.png)
 膝関節触診風景
膝関節触診風景
(立位での脛骨圧迫試験)
 触診の次は、X線検査を行います。
触診の次は、X線検査を行います。
X線検査の目的は、関節の変形具合(骨関節症の観察)
対側肢にも同様の問題が隠れていないかどうか
腫瘍性疾患がないかどうかの確認を行うことです。
前十字靭帯部分断裂の初期は、触診でもわからないことが多く
X線検査で疑診することが重要となります。
X線検査は、2~3人で動物を保定し、膝関節の正面方向と
側方向からの2方向を左右後肢で撮影します。
診断に用いるX線画像は、通常無麻酔で撮影します。
ただし、手術計画を立案するX線画像は麻酔下で撮影した画像を用います。
.docx.jpg)
 X線検査風景
X線検査風景
(うつ伏せで膝関節を撮影しているところ)
.docx.jpg)
.docx.jpg)
 膝関節X線画像
膝関節X線画像
この時点で、多くのケースにおいて前十字靭帯断裂
(部分断裂を含む)の診断が下されます。
これらの検査結果をふまえて、次のステップとなる
関節鏡検査及び前十字靭帯の治療方法、予後などの
説明をさせていただき、初診当日の診察が終了となります

次回パート3では、麻酔下検査として関節鏡検査や
CT検査を説明していこうと思います
病気のお話シリーズ vol.7 “てんかんと脳の病気” 2015.10.29
今回の病気のお話しシリーズは神経科の王寺先生から
『てんかんと脳の病気』に関するお話しです
 。。。。。。
。。。。。。 。。。。。。
。。。。。。 。。。。。。
。。。。。。 。。。。。。
。。。。。。 。。。。。。
。。。。。。
神経科で診察する機会の多い病気のひとつに“てんかん”があります。
てんかんとは発作が繰り返し起こる脳の病気です。
ヒトでは100人に1人くらいが発症するといわれ、
イヌでも多く遭遇します
 (ネコでは稀です
(ネコでは稀です )
)
今回はこの“てんかん”について少し解説します。
まずてんかんの症状として現れるのが“てんかん発作”です。
一般的には意識が無くなり、泡を吹き(実際には多量のよだれ)、
全身が痙攣する発作(全般性発作と呼ばれる)が知られていますが、
手足が硬直し動かせない、顔や特定の部分の筋肉けいれん、
ハエを追うような行動異常など様々な意識がある状態で生じる発作
(部分発作と呼ばれる)も多くあります。
《 発作のイメージ 》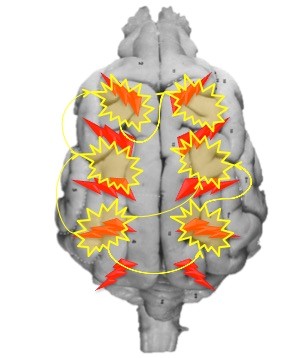
全般性発作では脳細胞全体が興奮し 部分発作では脳細胞の一部が興奮し
激しいけいれん発作が観察されます 局所的な不随意運動(制御できない運動)が
観察されます。
この“てんかん発作”を繰り返し起こす病気が“てんかん”といわれ、
病気の特性から“特発性てんかん”と“症候性てんかん”に分けられます。
 特発性てんかん は
特発性てんかん は
“検査をしても脳に異常がないのに発作が起こる病気=原因不明のてんかん”で
一般的に2歳から5歳ぐらいの間に初めての発作が起こります。
発作の症状は全身性のけいれん発作から部分発作まで様々ですが、
この病気の特徴には てんかん以外の症状が観察されない
てんかん以外の症状が観察されない 発作時以外に神経障害が認められない 事が挙げられます。
発作時以外に神経障害が認められない 事が挙げられます。
特発性てんかんでの検査の目的は、脳に異常がない事を確認することで多くの場合、
MRIと髄液検査が行われます。
MRI検査では、脳に見て分かる異常がないこと、
髄液検査では脳炎や髄膜炎が無いことが確認されます。
これらの検査で無事に異常がないことが確認された場合には、
治療としててんかんコントロールが行われます。
てんかんコントロールではてんかん自体が完治するものでは無いとの考えから、
投薬によって発作回数をうまく調節することが目標とされます。
動物では、ひと月に1度異常の発作がある場合には投薬の対象とされ、
多くの場合、生涯長期間の投薬が必要となります。
長期間の投薬については抵抗があるかと思いますが、発作が頻回で起こること自体が
脳には悪影響になりますので、適切な投薬が推奨されます。
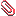 症候性てんかん は
症候性てんかん は
“脳に原因となる病気がある発作”です。
この原因は、水頭症に代表される形態・形成異常(奇形)から
脳炎・脳腫瘍・脳梗塞などあらゆる脳(特に大脳)の病気が対象となります。
その為、好発年齢も全ての年齢が対象となり特に 発作以外の症状(ふらつきや旋回など)が観察される場合や
発作以外の症状(ふらつきや旋回など)が観察される場合や 平常時でも神経障害(麻痺など)が観察される場合には、
平常時でも神経障害(麻痺など)が観察される場合には、
必ず原因疾患の診断が必要となります。
この場合も同様にMRIや髄液検査が行われますが、
その目的は“病気を見つける為の検査”となります。
検査により診断が得られた場合には、その疾患に合わせた治療
(投薬や手術など)が必要となります。
脳腫瘍でも発作を起こすことが多くあります。
症候性てんかんの中にも発作以外の症状が無い症例もあり、
症状や身体検査での完全な見極めは困難です。
その他にも体の中の異常(肝疾患など)でも、
てんかんが起こる病気は多くあり、てんかんのような症状が
観察される場合には必ず、動物病院へ相談していただき、
検査・投薬の指示を仰ぐようにしてください。
また、てんかんの診断には症状の観察が重要です。
てんかんで動物病院を受診される場合には、
お手持ちの携帯・スマホでてんかん症状の動画を撮影し
受診いただくとよりスムーズな診察が行えると思います

病気のお話シリーズ vol.6 “腫瘍の治療” 2015.10.10
朝晩は、すっかり秋めいてきましたね。
肌寒い日も多くなってきましたので、お体にはお気をつけてください
今回の病気のお話しシリーズは
腫瘍科の田戸先生から『腫瘍の治療に関するお話し』をお送りします。
 *********
********* **********
********** *********
********* *********
********* *********
*********
前回のブログでは腫瘍の検査についてお話ししましたが、
今回は治療についてです。
人間の医療と同じですが腫瘍の治療のメインは 外科治療
外科治療 放射線治療
放射線治療 抗がん剤治療 です。
抗がん剤治療 です。
まず治療を始める上で決めなければならないのは、
目的をどこに設定するのかです。
腫瘍が問題になるのは・・・・・
 原発巣による局所障害
原発巣による局所障害 随伴症候群(腫瘍の出す物質による症状)
随伴症候群(腫瘍の出す物質による症状) 転移による全身症状 の3つです。
転移による全身症状 の3つです。
したがって治療は局所への治療と全身への治療を考えなければなりません。
外科治療と放射線治療は局所障害に対する治療で良性腫瘍の場合は
根治が望めます。
抗がん剤治療は全身療法で全身に広がるリンパ腫や白血病、
または転移病変に対して行われますが、この治療で根治は期待できません。
リンパ節が腫れたり、癌細胞が増えることによる障害を和らげる事と、
生存期間の延長が目的になります。
手術、放射線、抗がん剤を組み合わせて、治療方法を設計しますが、
どの組み合わせがベストなのかは、その子によって変わります。
例えば・・・・・
 肺や心臓が悪くて麻酔のリスクが高い場合は
肺や心臓が悪くて麻酔のリスクが高い場合は
手術や放射線治療は十分に考えなければなりません
 腎臓が悪くて食欲がないような場合は
腎臓が悪くて食欲がないような場合は
抗がん剤の副作用が強く出る事も予想されるので、注意が必要です。
その判断には治療のリスクとメリットだけでは無く、治療を行わない場合の
リスクも踏まえて考える必要があります。
その際に参考になるのは過去のデータですが、人間の医療ほどデータが
揃っていません


また、海外のデータの場合は品種の偏りも日本とは異なります。
人間では許されない安楽死もデータに含まれるため、純粋な意味での
生存期間の評価が難しくなります。
そういった様々な事やご家族の方の考え方なども、踏まえて治療方針は
相談しながら決めることになります。
 ワンちゃん、
ワンちゃん、 ニャンちゃんは治療方法を決める事は出来ませんので、
ニャンちゃんは治療方法を決める事は出来ませんので、
最終決定はご家族にして頂かないといけません。
ネオベッツVRセンターで治療方法を提示する場合は、可能な限りデータを
示しながらお話ししますが、どうしても専門用語を使ってしまう事がありますので、
分かりにくい所があれば、遠慮なく聞いてください
病気のお話シリーズ vol.5 “緑内障のお話” 2015.8.31
3月からスタートした病気のお話シリーズ
眼科→腫瘍科→神経科→整形外科の順番で
お送りして参りました。ひと回りし、今月から
第2回目の眼科のお話しとなります
では、眼科の小山先生から『緑内障のお話』をお送りします
 。。.。。。
。。.。。。 。。.。。。
。。.。。。 。。。。。
。。。。。 。。.。。。
。。.。。。 。。.。。。
。。.。。。 。。。。。
。。。。。
眼のお話の2回目です。今回は緑内障についてお話しようと思います。
前回の白内障とよく似た名前ですが、全く別の病気です。
ただ白内障と同じように、人でもよくみられる病気であり、聞き覚えのある方も
多いのではないでしょうか?
実は、犬は人と同じように緑内障がよく見られる動物なのです。違いとしては、
人の緑内障の場合は眼圧が正常でも緑内障が進行していく正常眼圧緑内障が
多いのに対し、犬の場合は眼圧が上昇していることが多く認められます。
上昇した眼圧のため、視神経の細胞が傷んだり、死んでしまったりします。
緑内障はだんだん視覚(視力)が低下していく病気で、最終的に失明してしまう
こともある怖い病気です。
白内障も見えにくくなりますが、前回お話したように手術すると視覚は回復します。
しかしながら緑内障の場合は治療を行っても、視覚が回復することは無く、
あくまでも進行を抑えることしかできません。
そのため緑内障の場合は早期発見、早期治療が大事なのです。
眼圧の上昇がおこると、眼の白濁や充血、痛みなどがみられます
①.jpg)
視覚の低下より、眼の異常を訴えて病院に来られることがほとんどです。
ただし、眼の白濁や充血、痛みを起こす病気はたくさんあり、緑内障と
診断するには、眼圧測定や眼底検査が必要になります。
眼圧検査は眼圧計により行い、眼底検査は眼底鏡にて行います。
②.jpg)
 眼圧検査中
眼圧検査中

 眼底検査中
眼底検査中
眼底検査で、緑内障の眼はこのように見えます

④.jpg)
また検査にて緑内障の原因を特定することも大事です。
眼圧は眼の中に存在する房水という液体によって左右されます。
通常は、虹彩の奥にある毛様体で産生された房水が瞳孔を通り、
前房に貯蔵され、隅角(角膜と虹彩の間)を通って眼外に出ていきます。
その出口が年齢や犬種による変化で詰まることにより、眼内に房水が
溜まり眼圧が上昇してきます(原発性緑内障)。
他の眼の病気によっても房水が貯留し、眼圧が上昇することもあります(続発性緑内障)。
柴犬、アメリカン・コッカー・スパニエル、シーズーなどでよく見られます


眼圧が高くなり視神経細胞が死んでしまうと失明してしまうため、可能な限り
早く眼圧を低下させる必要があります。主には点眼薬を使用しますが、
下がらない場合、手術を行うこともあります。
残念ながら緑内障は進行していく病気なので、一生涯治療が必要になります。
また治療をしていても失明し、失明した後でも眼圧上昇により、痛みや眼球の
拡大(牛眼といいます)がおこることもあります。
⑤.jpg)
 左眼が緑内障で牛眼となった眼
左眼が緑内障で牛眼となった眼
ちなみに眼圧が上昇すると頭痛がすると言われています

完全に失明してしまった後には、痛みと治療からの解放のため、義眼手術を
行うことをお勧めしております。
⑥.jpg)
 左眼が義眼
左眼が義眼
緑内障は失明の原因になることが多く、また見えなくなるだけでなく痛みの
原因にもなるつらい病気です。
来院されるときには既に失明していることもよく見られます。
緑内障になりやすい犬種もいます。原発性緑内障の場合は、両方の眼に
発症することもあり、いかに早く見つけて、治療して、見える期間を延ばすかが
重要になります。
お家のわんちゃんの眼に異常が見られたら、お近くの動物病院にご相談ください
病気のお話シリーズ vol.4 “犬の前十字靭帯断裂 パート1” 2015.7.30
先月はお休みさせていただいていましたが
今月は、病気のお話シリーズ4回目をお送りします。
今回は、整形外科の戸次先生から
『犬の前十字靭帯断裂 パート1』です
 。。。。。。。
。。。。。。。 。。。。。。。
。。。。。。。 。。。。。。。
。。。。。。。 。。。。。。。
。。。。。。。 。。。。。。。
。。。。。。。
初めまして、ネオベッツVRセンターで整形外科を担当しております戸次です。
整形外科では、跛行の原因となる骨や関節疾患の診断・治療を行っています。
今回の“病気のお話”は、『犬の前十字靭帯断裂 パート1』について解説します。
前十字靭帯とは、膝関節内に存在する大腿骨と脛骨を繋ぐ紐状の構造物です。
.png)
 前十字靭帯断裂の模式図(右後肢)
前十字靭帯断裂の模式図(右後肢)
膝関節の安定化にはなくてはならない構造物であり、
切れてしまうと犬は足を挙上したり、
②.png.jpg)
 右前十字靭帯断裂
右前十字靭帯断裂
(半月板損傷あり)
跛行を呈します。
超小型犬では、自然に症状が改善するケースもありますが、
一般的に手術が必要と考えられている疾患の一つです。
人ではスポーツをしている最中に切れてしまうことがありますが、
犬では日常生活を送っているだけで切れてしまいます。
明確な原因は、解明されておりませんが、姿勢、骨形態、ホルモン、
遺伝などの関連が疑われております。
前十字靭帯断裂は、超小型犬から大型犬まであらゆる犬種が
発症することが知られています。
当センターで過去にTPLOという手術を実施した犬285頭を調べると 大型犬では、
大型犬では、 ラブラドール・レトリバー
ラブラドール・レトリバー ゴールデン・レトリバー
ゴールデン・レトリバー バーニーズ・マウンテン・ドック
バーニーズ・マウンテン・ドック
 中型犬では
中型犬では 柴犬
柴犬 ウエルッシュ・コーギー
ウエルッシュ・コーギー アメリカン・コッカー・スパニエル
アメリカン・コッカー・スパニエル
 トイ種では
トイ種では トイ・プードル
トイ・プードル チワワ
チワワ ヨークシャー・テリア
ヨークシャー・テリア
が、それぞれ上位3犬種でした。
年齢は、一般的には7歳前後が多いと言われておりますが、
1歳の時点で発症することも少なくありません。
あらゆる疾患に対して言えることだと思いますが、良好な予後を
得るためには、早期診断が重要と考えられます。
当センターでの診断までの流れは、初診時に歩様や姿勢を観察し、
次に触診③.png)
 膝関節触診風景
膝関節触診風景
(左右の膝関節の腫れや脛骨前方突出を確認している)
そしてX線検査を行います。
そこまでは、無麻酔検査として実施することが多く、次のステップでは、
麻酔下で関節鏡検査や実際に手術を行っていきます。
診断や治療の詳細に関しては、またの機会に解説します
病気のお話シリーズ vol.3 “神経病の診察とMRI検査” 2015.5.31
3月からスタートしたブログ新企画
病気のお話しシリーズも今回が3回目となりました。
毎月読んで頂けていたらうれしいです
今回は神経科の王寺先生から
『見つかりにくい神経病のお話(神経病の診察とMRI検査)』です
 。。。。。。。
。。。。。。。 。。。。。。。
。。。。。。。 。。。。。。。
。。。。。。。 。。。。。。。
。。。。。。。 。。。。。。。
。。。。。。。
どうぶつの医療では、
“ものを感じ、考え、記憶し、命令を出す脳”と
“その信号をからだに伝える脊髄”、また
“脳・脊髄と筋肉・各臓器を連結する末梢神経”
これらの病気をまとめて神経病と呼びます。
神経病の症状は、 けいれん発作などの脳の症状
けいれん発作などの脳の症状 盲目(眼の病気だけではありません)
盲目(眼の病気だけではありません)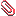 難聴などの眼・耳の症状
難聴などの眼・耳の症状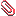 歩き方の異常、前足、後ろ足の麻痺など運動器の症状
歩き方の異常、前足、後ろ足の麻痺など運動器の症状
などさまざまです。
また、その他にもなんとなく元気がない、震えている、
痛そうにしているというような外見からは、なんの病気か
わかり難い症状もたくさんあります。
言葉で意思の疎通ができないどうぶつに対して、神経病を
見つける第一の手段は身体検査です。
私たち担当医の五感を使いどうぶつを注意深く触ることで
眼は見えているか? 麻痺のような異常がないか?
痛いところがないか? などを確認します。
その際に異常が見つかれば、多くの場合、発見された異常の
種類から、病気の場所が判明します。
そのため、神経科の診察では何が悪いのかを考えるのではなく
どこが悪いかを一番初めに考え、犬種・年齢・発症パターンなどから
病気を鑑別し推測します。
その次に必要となるのはMRI検査です。
ヒトも動物も大事な器官は硬い骨で保護し、体の奥に隠してあります。
その結果、脳や脊髄などは骨に囲まれ、レントゲンや超音波でも
把握できません。
MRIでは磁気と電磁波によりカラダの内部を観察しますので
硬い頭蓋骨の影響を受けることなく脳や脊髄の画像を鮮明に
診ることが可能です。
当センターでは超電導で高磁場のMRIの使用により短時間で
鮮明な画像の撮影が可能です

 当センターの超電導1.5テスラMRI
当センターの超電導1.5テスラMRI
病気が診断されると適切な投薬、手術などの治療が選択されます。
当然、治療も非常に大切ですが、多くの場合適切な投薬、手術などの
治療には、MRI検査を使用して診断することが重要だと私たちは考えています。
それぞれの病気については、次の機会に説明しますが、
当センターではすべての神経の病気からセカンドオピニオンまで
広く対応しています

![]()
 MRI画像 イヌの脳腫瘍
MRI画像 イヌの脳腫瘍
矢印で記しているところが腫瘍です
病気のお話シリーズ vol.2 “がんになった動物の検査” 2015.4.30
3月からスタートしたブログ新企画
月1回の予定で先生たちが病気についてブログを書いています
第2回目は腫瘍科の田戸先生で『がんになった
 の検査』です
の検査』です
 。。。。。。
。。。。。。 。。。。。。
。。。。。。 。。。。。。
。。。。。。 。。。。。。
。。。。。。
どんな動物でも高齢になると、がんになる可能性が高くなります。
VRセンターにも毎日がんの
 が紹介されてきますが
が紹介されてきますが
どのように検査を行っているかを紹介します。
まず、行われるのは情報の収集です。
品種や年齢、過去の検査データ、体重、体温、心拍数、呼吸数の計測と
身体検査、そして症状があるのか、いつからあるのか?といった事を聞きます。
一般的に悪性の腫瘍は進行が早く、重度な傾向があるので、治療方法を
検討する上でも情報の収集は、非常に重要な点です。
その後、腫瘍があるのか?どこにあるのか?どのように周囲に
影響をおよぼしているか?を調べるために、画像検査に進みます。
当センターの画像診断装置はCT、MRI、内視鏡、そして
超音波検査装置がありそれぞれの利点を考えて、どの機器を選ぶか
判断しますが、腫瘍患者の場合はCT検査を選択する事がほとんどです。
なぜなら腫瘍は全身に転移している可能性がある為、治療方針を
決定する上では全身を調べる必要があるからです。
ネオベッツのCT検査は0.5㎜の幅で全身を高速でスキャンするために
64列CTを使用しています。
肺や腹部を細かく見るためには息を一瞬止める必要があります。
人間の場合はマイクで「ハイ息止めて!」と言えばいいのですが
動物の場合そうはいきません。麻酔をかける必要があります。
小型犬なら10秒以内で全身のスキャンが終わります。
短時間の麻酔ですが、リスクはあります。
そのリスクに見合ったメリットがあるのかを考え、説明の上検査に進みます。
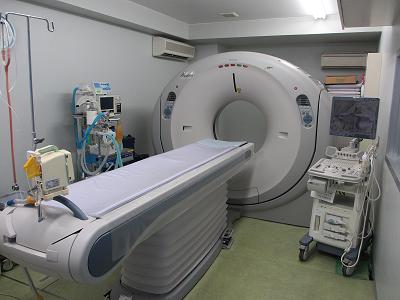
 当センターのCT検査機器
当センターのCT検査機器 
CT検査直後に右側のエコーで腫瘍を
見ながら生検をします。
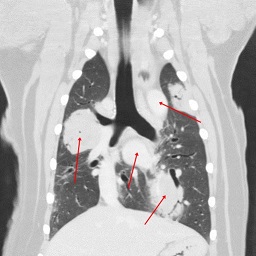
 CTで見た肺転移の様子
CTで見た肺転移の様子 
矢印で示した4箇所が肺腫瘍です。
CT検査で腫瘍の位置が分かったら、次はどのような腫瘍が
出来ているのかを調べるために生検というステップに入ります。
生検とは腫瘍の一部を取ってきて調べる事で、今後どのように
なるのか?と治療方法を決める為に必要な検査です。
ただし、出来ている場所でおおよその診断がつく場合もあり
腫瘍に針を刺すことでデメリットがある場合は、検査では無く
手術を選択する事もあります。
何がどこにあるのかを調べる事や手術が出来るのかを判断する事は
比較的簡単なのですが、手術するべきかの判断は体力などの
兼ね合いなどで非常に難しいです。
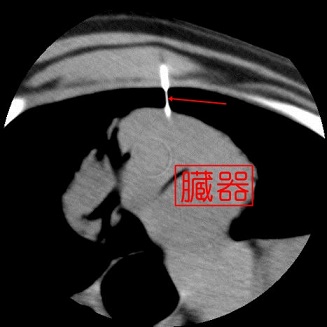
 CTガイド下での組織生検
CTガイド下での組織生検 
針(矢印で示している所)を
臓器(白い部分)に刺しています
腫瘍に対する検査はほぼ終わりなのですが、本格的な腫瘍との
戦いはここから始まります。
治療方法は手術と抗がん剤と放射線治療が主体になります。
そちらに関しては別の機会に詳しく説明します。
病気のお話シリーズ vol.1 “白内障について” 2015.3.29
今回からスタートしたブログ新企画
月1回の予定で先生たちが病気について
ブログを書くことになりました
第1回目は、眼科の小山先生担当で『白内障のお話』です
 。。。。。。。
。。。。。。。 。。。。。。。
。。。。。。。 。。。。。。。
。。。。。。。 。。。。。。。
。。。。。。。
皆さん、白内障は知っていますよね。そう、眼が白くなる病気です。
具体的には水晶体というレンズの役割をしている部分が白くなる
ことを言うのですが、

意外と分かっていただけていないことが多いと思います。
白くなると言っても、瞳の中が真っ白っていう状態から、
部分的(点々や線状など)に白くなるものまで様々です。

 進行した白内障
進行した白内障

 初期の白内障
初期の白内障
眼が白くなるのはかなり進んだ状態で、瞳の色が左右で違う、
などから気づかれる方もいらっしゃいます。
また白内障=お年寄りの病気、と思われている方も多いと
思いますが、わんちゃんの場合、以外と若い犬に多いのです。
老齢の犬にも白内障はありますが、老齢になって水晶体が
固くなる(核硬化症と言います)状態でも眼は白く見え、
それを白内障と思われている方もいらっしゃいます。
この状態は白内障ではなく、私たちで言うところの老眼なのです。
白内障になると白さの程度によって、見えにくくなります。
ボール遊びのボールが探せない、歩き方がゆっくりになる、
においを嗅ぎながら歩く、壁に当たたる・・・・などの症状が
出てきます。

 これは白内障ではありません
これは白内障ではありません
核硬化症です
ただし進んだ白内障があっても、片眼の場合なら、そのような
症状はほとんど見られません。前述した核硬化症の場合でも、
見えなくなることはまれです。
白内障を放置すればどうなるのでしょうか?白内障だけでは、
痛いことはありません。たとえ見えにくくなったとしても、元気や
食欲は変らず、ましてや片眼の場合はいつもと同じように
暮らすことができるでしょう。
でもそのまま放置すると、そのうちのいくつかは白内障のために
別の眼の病気になることもあるのです。

進行しすぎて水晶体が解けてなくなってしまうこともあります。

 白内障によって炎症がおきてしまった状態
白内障によって炎症がおきてしまった状態

 水晶体が解けた状態
水晶体が解けた状態
そうならないためにも、おうちのわんちゃんの眼に異常を
感じたら、動物病院に相談してください。
白内障の治療には人と同じように白くなった水晶体を
取り除き、人工の水晶体を入れる手術
(水晶体乳化吸引術+人工レンズ挿入術)が行われます。

 手術後の人工レンズが入った状態
手術後の人工レンズが入った状態
原則は同じでも、人と動物では全く一緒というわけにはいきません。
人では日帰り手術なども多く簡単な手術になってきていますが、
動物の場合は全身麻酔が必要であったり、患者さん(動物)の
代わりに飼い主さんが点眼を行ったり、安静を保ったりしなければ
なりません。
手術後は結構大変な管理が要求されます。
でも手術がうまく行けば、以前のような視覚を取り戻すことができます。
白内障手術をして、『以前のように見えるようになりました』と
よろこんでもらえると、獣医冥利につきます。
少しでも視覚が取り戻せるわんちゃんが増えますようにと
日々の仕事に取り組んでいます。